Intubados
Observo con tristeza el vídeo de un colega intensivista, el Dr. Domingo González, colgado en Twitter poco después de intubar a un paciente aterrorizado con el que se había comprometido a explicar su situación en las redes sociales. El paciente se arrepentía de su actitud negacionista ante el Covid-19 que le había llevado a una insuficiencia respiratoria crítica y pedía a todos que se vacunaran para evitar un destino como el suyo.
Más allá del lógico dramatismo, este testimonio refleja las difíciles circunstancias médicas y humanas que se viven diariamente en nuestras UCI y demás servicios hospitalarios y ambulatorios. Es un buen argumento para reflexionar sobre los vertiginosos cambios que vivimos en nuestra Sociedad en pandemia.
El prometedor y luminoso mundo de inicios del siglo XXI se ha vuelto un escenario gris y lleno de incertidumbres ante el azote del SARS-CoV-2. Todo ha cambiado. El principal cambio es la aparición de una dicotomía esquizoide en la Sociedad donde conviven una mayoría de ciudadanos responsables (sanitarios, personal esencial, familias afectadas y personas sensatas) que están sufriendo los rigores de la pandemia y unos pocos ciudadanos que actúan como si todo fuera igual que antes del 2020. Y no lo es en absoluto. Hay que recordarlo.
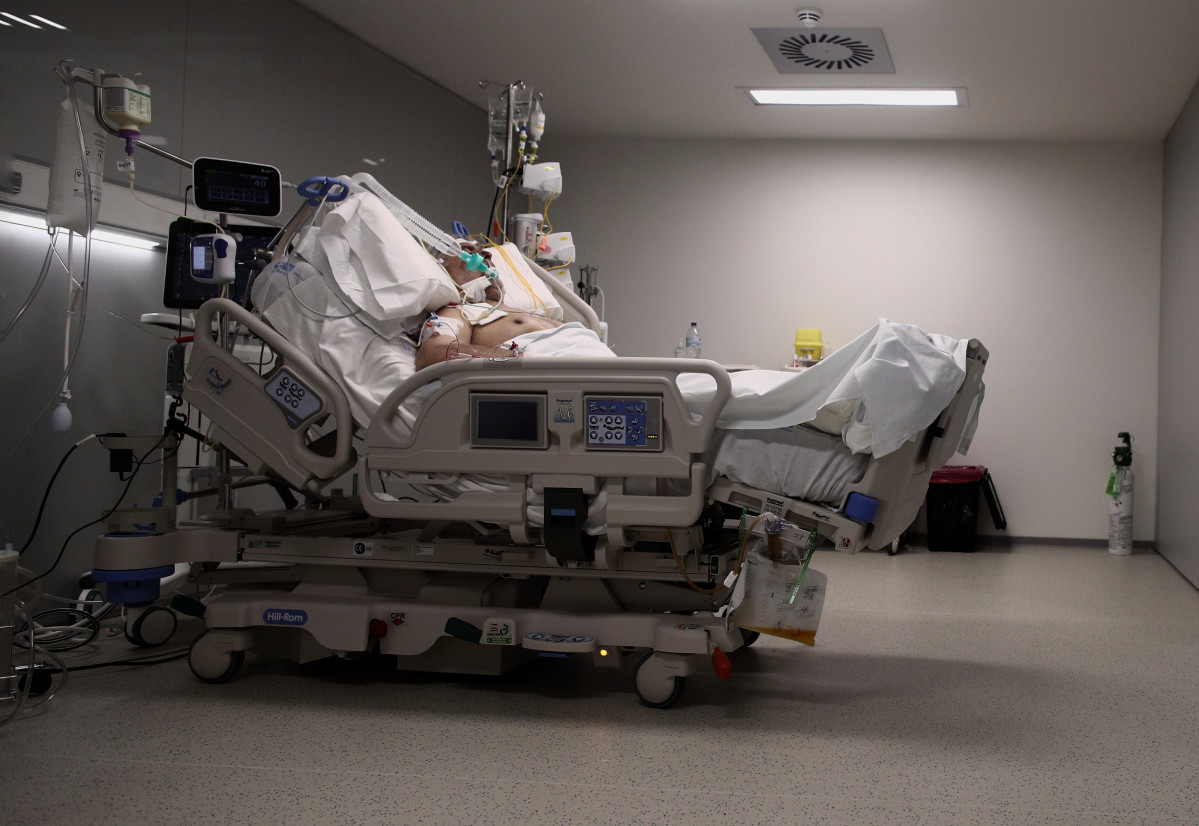
Enfermo de Covid-19 ingresado en la UCI @ep
Estos cambios se extienden también al imaginario colectivo, el pensamiento y la cultura de nuestros ciudadanos. Incluso afectan al lenguaje común. Desde el estallido del brote de coronavirus, nuestro lenguaje de uso coloquial y cotidiano se ha llenado de terminología especializada: siglas como OMS, EPI, SARS, MERS o palabras como pandemia, variante, clúster, curva de contagio, UCI e intubación. Hay que reflexionar sobre dos de las palabras que más miedo y preocupación generan en el ciudadano: UCI e intubación, términos que han pasado de ser poco conocidos a tener más de 85 millones de entradas en Google.
Las desconocidas UCIs
La Medicina Intensiva es una especialidad médica dedicada a ofrecer soporte vital o supervisión y vigilancia a los pacientes que están críticamente enfermos o corren riesgo vital.
Los médicos y enfermeras especialistas en cuidados médicos intensivos se denominan "intensivistas". En Europa hay dos modelos fundamentales de acceso a la especialidad. En la mayoría de países, esta especialidad es asumida por anestesiólogos, cardiólogos, neumólogos, internistas o cirujanos, generalmente después de un periodo complementario de formación en los conocimientos y habilidades propios de la Medicina Intensiva. En nuestro país, en cambio, la Medicina Intensiva es una especialidad primaria como tal (tiene un programa MIR propio) con una formación específica horizontal que cubre todos los diferentes aspectos del paciente crítico. Este último modelo, el nuestro, es reconocido internacionalmente como un modelo de éxito dado que la presencia continuada de intensivistas formados exclusivamente en Medicina Crítica ha sido asociada a mejores resultados en los pacientes de UCI.
El terror infundado de ingresar en UCI
Es normal y comprensible que pacientes y familiares experimenten cierto grado de preocupación o incluso un poco de miedo a lo desconocido ante la necesidad de ingresar en UCI. Lo que no tiene ningún fundamento, más allá de lo emocional, es sentir terror y fatalismo al ingresar a un Servicio de Medicina Intensiva. Porque las UCIs no son un lugar para morir, sino un lugar que da vida.
Hay tres razones principales. La primera es el hecho de qué si la condición del paciente no es potencialmente reversible, no ingresará en estos servicios. Sería éticamente rechazable. La segunda es estadística: la inmensa mayoría de pacientes ingresados sobreviven (más del 75%) con buena calidad de vida y en el caso de la Covid-19 la supervivencia actual es aún mejor. La tercera y última es que nuestras UCIs disponen de un tesoro no siempre valorado: unos profesionales de excelencia formados específicamente y con experiencia contrastada en el manejo de pacientes críticos como los afectos de neumonía Covid.
Porque nuestros servicios de Medicina Intensiva están entre los mejores del mundo según estándares de efectividad, eficiencia y seguridad clínica. Además, son punteros en innovación e investigación que muestra cómo un país pequeño como Cataluña puede contribuir al avance en técnicas de ventilación artificial, oxigenación extracorpórea, control de las infecciones o transplantes, por citar sólo algunos ejemplos.
Todo esto convierte a las 1.753 camas de UCI disponibles en el país en un entorno altamente especializado, eficiente y de alta calidad en el que todo paciente, pasado el trance del ingreso, puede sentirse seguro y bien atendido.
La ansiedad y el miedo de ingresar en UCI tienen como fundamento el estar en una situación grave, pero ayuda a apaciguarla la esperanza y confianza de que se está en las mejores manos.
Intubar o no intubar
Ingresar a UCI por neumonía Covid no es sinónimo de necesitar intubación. De hecho, de los 580 pacientes que se encuentran hoy ingresados en UCI, 216 no la requieren dado que son tratados con ventilación no invasiva (máscara facial conectada a un ventilador) o oxigenoterapia de alto flujo (dispositivo nasal que aporta hasta 60 litros de oxígeno por minuto).
Pero llegado el caso de que con estos dispositivos no se pueda asegurar la oxigenación, la intubación (colocación de un tubo en la tráquea con sedación y posterior conexión a ventilación invasiva) es una maniobra segura que practican profesionales experimentados en esta técnica. Es totalmente indolora y nada molesta para el paciente que estará sedado durante y después del procedimiento. Después de resolver el problema respiratorio, los médicos y las enfermeras de UCI procederán a retirar la sedación y el tubo de forma protocolizada en el momento que el paciente pueda respirar adecuadamente por él mismo. Aunque el proceso de recuperación en el caso de la neumonía Covid puede prolongarse un par de semanas, los familiares serán informados continuamente de las mejoras que experimente el paciente. Habrá motivos para la esperanza al saber que el paciente no sufre y está recibiendo los mejores cuidados.
Más allá de la intubación
Algunos lectores se preguntarán que pasa si los pulmones están tan afectados por Covid que no es posible la oxigenación ni siquiera con intubación, sedación y ventilación mecánica. Pues que todavía hay dos técnicas en las que son pioneros los intensivistas catalanes y del resto del Estado.
La primera se denomina decúbito prono y consiste en colocar al paciente intubado y sedado boca abajo de forma que se ventilen mejor las áreas pulmonares menos afectadas.
Pero si todo esto no es suficiente hay que recurrir a la oxigenación por membrana extracorpórea (ECMO) que consiste en pasar la sangre por un aparato que ayuda a oxigenarla. En este momento, 13 personas requieren ECMO en las UCIs catalanas. Son tratadas por médicos y enfermeras superespecialistas en esta técnica en la que son tan pioneros que incluso han desarrollados ambulancias con equipos ECMO portátiles para trasladar pacientes de una UCI a otra.
Las UCIs dan vida
Obviamente, ingresar en UCI no es agradable para nadie, pero hay que cambiar el chip y dejar de ver estos servicios como un lugar terrorífico cuando en realidad son lugares que dan vida llevados por excelentes profesionales en los que tenemos que confiar para mantener la esperanza.


















Escribe tu comentario